Cervicovaginitis 5d256a
This document was ed by and they confirmed that they have the permission to share it. If you are author or own the copyright of this book, please report to us by using this report form. Report 3b7i
Overview 3e4r5l
& View Cervicovaginitis as PDF for free.
More details w3441
- Words: 4,661
- Pages: 11
DIPLOMADO DE COLPOSCOPIA UNIDAD DE ONCOLOGIA 111
MARZO 17, 2015 María del Roció Ávila Silva
CERVICOVAGINITIS
INTRODUCCIÓN - La cervicovaginitis es el término general para los trastornos de la vagina causada por infección, inflamación, o cambios en la flora vaginal normal. Los síntomas incluyen flujo vaginal, olor, prurito y / o malestar. Estos síntomas son muy comunes y con frecuencia conducen a la auto-diagnóstico y tratamiento. En una encuesta telefónica de las mujeres al azar en los Estados Unidos, el 8 % de las mujeres de raza blanca y el 18 % de las mujeres afroamericanas reportaron un episodio de síntomas vaginales de cualquier gravedad en el año anterior. Un profesional de la salud fue consultado en el 55 y el 83 % de los casos, respectivamente, y la mayoría de las mujeres adquirió una preparación antimicótico de venta libre para tratar sus síntomas, o no vieron a un médico. CAUSAS DE VAGINITIS - Las causas más comunes de flujo vaginal, olor, prurito, y / o el malestar son la vaginosis bacteriana, candida vulvovaginitis, y la tricomoniasis. Estos trastornos representan más del 90 por ciento de los casos. Las causas menos comunes de estos síntomas incluyen atrofia vaginal / vaginitis atrófica, cervicitis, cuerpo extraño, irritantes y alergenos, y varias entidades más raras, incluyendo algunos trastornos médicos sistémicos. PATOGÉNESIS - El epitelio escamoso estratificado no queratinizado de la vagina en las mujeres premenopáusicas es rico en glucógeno. El glucógeno de las células desprendidas es el sustrato para los lactobacilos de Döderlein, que convierten la glucosa en ácido láctico, creando así un ambiente vaginal ácido (pH 4,0 a 4,5). Esta acidez ayuda a mantener la flora vaginal normal e inhibe el crecimiento de organismos patógenos. La alteración del ecosistema normal puede dar lugar a condiciones favorables para el desarrollo de la vaginitis. Algunos de estos factores potencialmente perturbadores incluyen fase del ciclo menstrual, la actividad sexual, la elección de anticonceptivos, el embarazo, los cuerpos extraños, el nivel de estrógeno, las enfermedades de transmisión sexual y el uso de productos de higiene o antibióticos. PRESENTACIÓN DEL PACIENTE - Las mujeres con cervicovaginitis típicamente se presentan con uno o más de los siguientes síntomas vulvovaginales: 1
● El cambio en el volumen, el color o el olor del flujo vaginal ● El prurito ● Quemazón ● Irritación ● El eritema ● La dispareunia ● manchados ● La disuria El flujo vaginal es un síntoma importante de vaginitis, pero puede ser difícil de distinguir de flujo vaginal normal. En las mujeres en edad reproductiva, flujo vaginal normal consta de 1 a 4 ml de líquido (por 24 horas), que es de color blanco o transparente, grueso o fino, y en su mayoría sin olor. Esta secreción fisiológica se forma por las secreciones endocervicales mucoides en combinación con caída de las células epiteliales, la flora vaginal normal, y trasudado vaginal. La descarga puede ser más sensible a veces ("leucorrea fisiológica"), como a mitad del ciclo menstrual cerca del momento de la ovulación o durante el embarazo o el uso de anticonceptivos de estrógenos y progestinas. La dieta, la actividad sexual, la medicación y el estrés también pueden influir en el volumen y el carácter del flujo vaginal normal. Aunque el flujo normal puede ser amarillento, ligeramente maloliente, y acompañado por síntomas irritativos leves, no se acompaña de prurito, dolor, ardor o irritación significativa, eritema, erosiones locales, o friabilidad cervical o vaginal. La ausencia de estos signos y síntomas distingue de descarga relacionada con un proceso patológico, como vaginitis o cervicitis. PRINCIPIOS GENERALES – Documentar por laboratorio la etiología de la cervicovaginitis es obligatorio antes de iniciar el tratamiento, dada la naturaleza inespecífica de los síntomas. Las pruebas de diagnóstico permiten un tratamiento dirigido a un diagnóstico específico, aumenta el cumplimiento terapéutico, y aumenta la probabilidad de notificación a la pareja. La terapia empírica basada en la historia y la exploración física se debe evitar debido a un mal diagnóstico frecuente y una terapia inadecuada. Sin embargo, del 25 al 40 % de los pacientes con síntomas genitales no tienen una causa específica identificada después de las pruebas de diagnóstico inicial. Los tres pasos principales en la evaluación de las mujeres con síntomas de vaginitis son: ● Obtener una historia y examen físico. ● Prueba para la cervicovaginosis bacteriana, la candidiasis vulvovaginal, y la tricomoniasis ya que estos trastornos representan más del 90% de vaginitis en mujeres premenopáusicas y pueden ser diagnosticados mediante pruebas de pH, microscopía, y / o el cultivo (o rápida de antígeno y pruebas de amplificación de ácido nucleico). 2
● Si esta evaluación no conduce a un diagnóstico, a continuación, evaluar las causas menos comunes y poco comunes de la vaginitis. Los pacientes que continúan exhibiendo síntomas y / o tienen pruebas positivas de las infecciones de transmisión sexual después del tratamiento son más propensos a haber sido re-infectadas por su pareja sexual. EVALUACIÓN Y DIAGNÓSTICO – Si ninguno de los hallazgos de la historia permite un diagnóstico definitivo, ya que hay una considerable superposición en los síntomas entre las diferentes etiologías de la vaginitis. Por lo tanto, todas las mujeres con sospecha de vaginitis deben someterse a un examen físico y algunos estudios de diagnóstico. La historia a menudo sugiere un diagnóstico en particular , que debe ser confirmado en el cargo por el examen de las secreciones vaginales y, si es necesario, el antígeno rápido y pruebas de amplificación de ácidos nucleicos. Una revisión de la literatura concluye que la evaluación inicial en el consultorio (historia y examen físico, pH, húmedo microscopia de montaje y prueba de olor del flujo vaginal) diagnosticados correctamente el 60 % de la vulvovaginitis por Candida, el 70 % de la tricomoniasis, y el 90 % de la vaginosis bacteriana. Historia - Las preguntas clave sobre la historia son determinar los síntomas del paciente. Si la descarga está presente, ¿cuál es la cantidad, color, consistencia y olor? ¿Hay ardor o cualquier otra molestia? El sangrado vaginal? La disuria o dispareunia? La gravedad de los síntomas se correlaciona con el grado de inflamación. Candida a menudo se presenta con síntomas marcados como inflamatorios (prurito y dolor), pero escasa de descarga (grueso, de color blanco, sin olor, y similar al requesón). En contraste, la vaginosis bacteriana se asocia con sólo una mínima inflamación y los síntomas irritativos mínimos, pero la descarga fina, gris o amarillo, maloliente es una queja importante. La tricomoniasis se caracteriza por purulenta, secreción maloliente delgada, que puede estar acompañado de ardor, prurito, disuria, frecuencia y / o dispareunia. La vulva se ve afectada por candidiasis y algunas veces por tricomoniasis, pero no por vaginosis bacteriana. La sequedad vaginal y la dispareunia son características comunes de la vaginitis atrófica. Los síntomas de vulvovaginitis por Candida ocurren a menudo en el período premenstrual, mientras que los síntomas de la tricomoniasis a menudo ocurren durante o inmediatamente después del período menstrual. Sin embargo, como se mencionó anteriormente, ninguno de los hallazgos de la historia permite un diagnóstico definitivo, ya que hay una considerable superposición en los síntomas entre las diferentes etiologías de la vaginitis. El examen físico - El examen físico se centra en el grado de inflamación vulvovaginal y las características del flujo vaginal, así como la presencia de lesiones o cuerpos extraños. Otros hallazgos potencialmente significativos incluyen signos de inflamación cervical y dolor a la movilización de la pelvis o de cuello uterino. 3
● La vulva parece normal en la vaginosis bacteriana, mientras que el eritema, edema o fisuras sugieren candidiasis, tricomoniasis o dermatitis. Cambios atróficos son causados por hipoestrogenemia, y sugieren la posibilidad de vaginitis atrófica. Los cambios en la arquitectura vulvovaginal (por ejemplo, cicatrización) pueden ser causados por un proceso inflamatorio crónico, tales como liquen plano erosivo, así como la esclerosis del liquen, o penfigoide de las mucosas, en lugar de vaginitis. ● examen con espéculo puede revelar una lesión. • verrugas vaginales son de color piel o rosa, y van desde pápulas aplanadas suave a un verrugoso, aspecto papiliforme. Cuando extensa, pueden estar asociadas con el flujo vaginal, prurito, sangrado, ardor, sensibilidad y dolor. • El tejido de granulación o infección del sitio quirúrgico pueden causar flujo vaginal después de la histerectomía o después del parto. • necrótica o cambios inflamatorios asociados con tumores malignos en el tracto genital inferior o superior puede resultar en la secreción vaginal; manchado es más común en este contexto que en la vaginitis infecciosa. • La presencia de lesiones eritematosas maculares redondeadas multifocales (como un sarpullido con manchas o moretones), secreción purulenta y dolor sugiere vulvovaginitis erosiva, que puede ser causada por tricomoniasis o una de varias etiologías inflamatorias no infecciosas. ● Las características de la descarga vaginal pueden ayudar a distinguir el tipo de la infección, si está presente. La tricomoniasis es clásicamente asociada con una secreción purulenta de color amarillo verdoso; candidiasis con un flujo espeso, blanco, adherente, "similar al queso cottage"; y la vaginosis bacteriana con una descarga fina, homogénea, "olor a pescado" gris. Inflamación y / o necrosis relacionada con malignidad del tracto genital inferior o superior pueden resultar en acuosa, mucosa, purulenta y / o flujo vaginal con sangre. ● inflamación del cuello uterino con una vagina normal es sugestiva de cervicitis, en lugar de la vaginitis. El cuello del útero en las mujeres con cervicitis es usualmente eritematosa y friable, con una secreción mucopurulenta. Eritema Cervical en cervicitis debe distinguirse de ectropión, que representa la presencia fisiológica normal del tejido glandular endocervical en el exocérvix. El ectropión es más común en mujeres que toman anticonceptivos de estrógeno y progestina y durante el embarazo. El ectropión puede aumentar el volumen de flujo vaginal normal. ● vesicovaginal fístula rectovaginal y son poco frecuentes, puede ser difícil de detectar, y son una fuente de flujo vaginal crónica. En pacientes de riesgo incluyen aquellos que son posparto, posthisterectomia, después de la cirugía para el prolapso, o tiene antecedentes de enfermedad inflamatoria intestinal o la radioterapia a la pelvis.
4
● examen bimanual puede revelar pélvico o dolor a la movilización cervical sugestivo de EPI. Los estudios de diagnóstico - Examinar el flujo vaginal de pH y el olor a pescado amina, y por microscopía, pueden conducir a un diagnóstico definitivo. El pH vaginal - Medición de pH vaginal es el único hallazgo más importante que impulsa el proceso de diagnóstico y siempre debe ser determinada. A (papel o pH si está disponible) varilla de prueba de pH se aplica durante unos segundos a la pared lateral vaginal (para evitar la contaminación por la sangre, el semen o moco cervical o en el fondo de saco posterior y distorsionar los resultados). Alternativamente, la pared lateral vaginal puede ser limpia con un hisopo seco y luego el hisopo sobre el papel de pH (si está disponible). El pH de la muestra es estable durante aproximadamente dos a cinco minutos a temperatura ambiente. El hisopo no debe ser previamente humedecido, ya que el líquido de humectación puede afectar el pH. Papel para medición de pH (4,0 a 5,5) es más fácil de interpretar que el papel gama amplia (4,5 a 7,5). Un pH elevado en una mujer premenopáusica sugiere infecciones tales como la vaginosis bacteriana (pH> 4,5) o tricomoniasis (pH 5 a 6), y ayuda a excluir vulvovaginitis por cándida (pH 4 a 4,5). El pH de las secreciones vaginales normales en mujeres premenopáusicas es 4,0 a 4,5 debido a que estas mujeres tienen niveles relativamente altos de estrógeno. Bajo la influencia de los estrógenos, los cornifies epitelio vaginal normales y produce glucógeno, que es el sustrato para la producción de ácido láctico por los lactobacilos. En premenopausica y posmenopáusicas mujeres en las que los niveles de estrógeno son bajos, el pH de las secreciones vaginales normales es ≥4.7. El pH más alto es debido a menor cantidad de glucógeno en las células epiteliales, la reducción de la colonización de lactobacilos, y la producción de ácido láctico reducida. Por lo tanto la medición de pH para el diagnóstico de la vaginosis bacteriana, la tricomoniasis, o candidiasis es menos útil en los extremos de edad. El PH vaginal puede ser alterado (por lo general a un pH más alto) por la contaminación con geles lubricantes, el semen, las duchas vaginales y medicamentos intravaginales. En las mujeres embarazadas, las fugas de líquido amniótico aumenta el pH vaginal. Microscopía salina húmeda montaje - El flujo vaginal es generalmente un muestreo con un plástico o espatula vaginal / cervical o un bastoncillo de algodón. La muestra de secreción vaginal se mezcla con una a dos gotas de 0,9 % de solución salina normal a temperatura ambiente en un portaobjetos de vidrio. Los cubreobjetos se colocan en las diapositivas, que se examinan bajo un microscopio a baja y alta potencia. Microscopía se debe realizar dentro de 10 a 20 minutos de la obtención de la muestra para reducir la posibilidad de pérdida de la motilidad de las tricomonas. El examen microscópico del flujo vaginal normal muestra un predominio de células escamosas epiteliales, leucocitos polimorfonucleares (PMN), y morfotipo especies de Lactobacillus. El principal objetivo del examen es la búsqueda de brotes por Candida o 5
hifas, trichomonas móviles, células epiteliales con incrustaciones de cocobacilos adherente y aumento del número de PMNs. Las células pueden ir acompañados de especies Mobiluncus. El exceso de PMN sin evidencia de levadura, tricomonas o células clave sugieren cervicitis. El hidróxido de potasio en fresco - La adición de 10 por ciento de hidróxido de potasio (KOH) para la preparación en fresco de la secreción vaginal destruye elementos celulares, por lo que es útil para la identificación de las hifas y la levadura en ciernes para el diagnóstico de vaginitis por cándida. Prueba Amina - en el portaobjetos inmediatamente después de aplicar KOH es útil para detectar el olor a pescado (amina) olor de la vaginosis bacteriana. Cultivo cervical - Un diagnóstico de la cervicitis, por lo general debido a Neisseria gonorrhoeae o Chlamydia trachomatis, siempre se debe considerar en mujeres con secreción cervical purulenta ya que las mujeres con este trastorno pueden llegar a desarrollar PID y sus posibles complicaciones. Cualquier mujer con nuevas o múltiples parejas sexuales, su pareja sexual sintomática, o un flujo cervical o vaginal no tiene otra explicación que contiene un elevado número de PMN se debe probar la presencia de estos organismos, por cultura o una prueba sensible alternativa. Enfoque general – la exclusión de las tres causas infecciosas comunes de la vaginitis, vaginitis Candida, la vaginosis bacteriana, y la tricomoniasis, no se puede lograr por la historia y examen físico sólo; todos requieren pruebas de diagnóstico específicas, como se describe anteriormente y en los temas de cada infección. Los siguientes principios reflejan el enfoque general de la mujer en los cuales Candida vaginitis, vaginosis bacteriana y la tricomoniasis se han descartado: ● Si el paciente tenía síntomas mínimos en el momento de la evaluación inicial y la evaluación fue no diagnóstica, se debe de repetirse a una segunda visita cuando ella esta sintomática. ● Evitar la terapia empírica ciego, que suele agravar los síntomas ● Determinar el pH vaginal, ya que orienta el diagnóstico diferencial: Si se aumenta el pH, se debe considerar las causas no infecciosas de los síntomas vaginales, como la atrofia vaginal, vaginitis atrófica, liquen plano erosivo, el liquen escleroso, vaginitis inflamatoria descamativa y síndromes penfigoides. Si el pH es normal, la vagina es probable que sea normal con microbioma normal, a fin de centrarse en el vulvar más común y causas externas de los síntomas vulvovaginales, como el o o dermatitis irritante, dermatitis seborreica o eccematoide, y psoriasis. ● Obtener información sobre la duración de los síntomas (agudos frente enfermedad crónica), el sitio de los síntomas (vulva frente vagina), y si ha habido un cambio reciente
6
en su pareja sexual, ya que esta información también es útil en la formación de un diagnóstico diferencial. Historia detallada - La siguiente información a partir de una historia detallada puede ser útil: ● Estado de estrógeno - ¿Es la menopausia o de otra manera hipoestrogénismo? La vaginitis atrófica es una causa común de vaginitis en mujeres hipoestrogénicas. En las mujeres premenopáusicas o desajustes incluyen el puerperio, la lactancia y durante la istración de fármacos antiestrógenos (ya veces con niveles bajos de estrógeno relacionados con los anticonceptivos). Las mujeres menopáusicas que reciben terapia hormonal pueden no tener niveles adecuados de estrógeno para la salud vaginal y así seguir siendo propenso a la vaginitis atrófica. Las mujeres menopáusicas La vaginitis atrófica - Las mujeres menopáusicas debe ser evaluadas por la vaginitis atrófica, que es un diagnóstico común en este grupo de edad. Signos y síntomas inespecíficos como una secreción acuosa, de color blanco o amarillo y maloliente; ardor o irritación vaginal; dispareunia; y síntomas urinarios. Los hallazgos físicos incluyen adelgazamiento del epitelio vaginal, pérdida de elasticidad, la pérdida de rugosidades, ≥5 pH, erosiones vaginales, y friabilidad cervicovaginal. La preparación en fresco es inespecífico, como se producen resultados similares en otras condiciones inflamatorias vaginales. Se muestra células parabasales, muchos leucocitos polimorfonucleares (PMN), no lactobacilos, con o sin bacterias de fondo. Células parabasales son células epiteliales escamosas inmaduras que son redondeadas y tienen una gran relación núcleo-citoplasma; en contraste, las células epiteliales escamosas maduras son más grandes, cuboidal, con una relación de menor núcleo a citoplasma, y algunas veces plegada. La presencia de células epiteliales en lugar de células parabasales y el estado premenopáusico ayuda a distinguir la vaginosis bacteriana de vaginitis atrófica. La respuesta sintomática a la terapia de estrógeno tópico, que restaura el epitelio vaginal, apoya el diagnóstico. No se necesitan antibióticos. Neoplasia intraepitelial y cáncer - Los siguientes trastornos son más comunes en las mujeres menopáusicas: ● neoplasia intraepitelial vaginal pueden presentar flujo vaginal y / o manchado postcoital, aunque los pacientes suelen ser asintomáticos. ● neoplasia intraepitelial vulvar pueden causar prurito vulvar ● cáncer de trompa de Falopio pueden presentar un flujo vaginal serosanguinolento y dolor pélvico.
7
El prurito, con un cultivo negativo de Candida - El prurito puede ocurrir en cualquier parte del tracto genital inferior: la vagina, el vestíbulo, la vulva, el perineo o área perianal. Puede ser unilateral o bilateral. A menudo las mujeres son incapaces de localizar el sitio o fuente. Infrecuente, transitoria, prurito vulvovaginal leve es relativamente común y puede ser normal. La evaluación se indica en mujeres con persistencia crónica o prurito intenso. El diagnóstico diferencial es muy amplio e incluye tanto las causas infecciosas y no infecciosas. Etiologías no infecciosas son más frecuentes: dermatitis de o, ya sea alérgica o química inducida por la dermatitis irritativa, es la etiología no infecciosa más común. Alérgenos / irritantes incluyen jabones, cremas, microbicidas, papel higiénico, detergentes y toallas sanitarias. Dermatosis vulvar también representan una proporción importante de casos no infecciosas e incluyen liquen escleroso, liquen plano, y el liquen simple crónico. Otras condiciones comunes de la piel que pueden cursar con prurito externa incluir psoriasis, eccema y dermatitis seborreica. Prurito vulvar es la queja más común entre las mujeres sintomáticas con neoplasia intraepitelial vulvar; otras presentaciones incluyen una lesión visible, una anormalidad palpable, dolor perineal o ardor, o disuria. Vaginosis citolítica - vaginosis citolítica refiere a un síndrome poco frecuente de hiperacidez vaginal debido al crecimiento excesivo de los lactobacilos, aunque la existencia de esta entidad es controvertido. Se caracteriza por prurito, dispareunia, disuria vulvar, y aumento cíclico de los síntomas durante la fase lútea. Los criterios de diagnóstico incluyen la presencia de flujo vaginal blanco, pH entre 3,5 y 4,5, la tinción de Gram que muestra el crecimiento excesivo de los lactobacilos, escasez de células blancas de la sangre, pruebas de citólisis (núcleos desnudos, jirones de citoplasma), y la exclusión de la infección candidiásica por la cultura. Duchas de bicarbonato de sodio se han usado para el tratamiento. Una solución de una cucharadita redondeada de bicarbonato de sodio en 600 ml de agua se utiliza para el riego de la vagina, una vez al día durante 7 a 14 días. No hay datos que apoyen cursos de mayor duración de la terapia. La aparición aguda de secreción purulenta y dolor - estreptococos del grupo A (Streptococcus pyogenes [GAS]) es una causa infrecuente de vulvovaginitis. En una serie de casi 7.000 mujeres embarazadas, sólo el 0,03 por ciento fueron colonizados GAS. Vulvovaginitis GAS ocurre típicamente en las niñas prepúberes y en las madres cuyos hijos sufren de la infección por GAS activa o que sirva como gaseros. Transporte o exposición a un portador es una importante fuente de infección GAS recurrente. GAS puede colonizar y ser transmitido de la piel (especialmente en individuos con enfermedades dermatológicas crónicas), nasofaringe, y el tracto gastrointestinal (incluyendo el área perianal). Las características clínicas incluyen la aparición aguda de la descarga francamente purulenta acompañada de prurito, dolor y la irritación, eritema, edema labial, y, posiblemente, disuria de la quema de la piel con la micción. Microscopía de la descarga 8
revela un marcado aumento en PMNs y la tinción de Gram muestra cadenas de cocos gram-positivos. Tratamiento con penicilina después de la confirmación del diagnóstico por la cultura conduce rápidamente a curar. Utilizamos Penicilina VK 500 mg cuatro veces al día durante 10 a 14 días o clindamicina crema vaginal al 2% durante 7 a 10 días. Descarga serosanguinolenta y dolor pélvico - Las mujeres con carcinoma de las trompas de Falopio a menudo presente en la quinta o sexta décadas con quejas vagas, aunque la incidencia de este tipo de cáncer es muy bajo. El tipo y la frecuencia de los denominados síntomas "clásicos" y signos asociados con esta malignidad son: secreción serosanguínea vaginal (50 a 60 %), dolor pélvico (de 30 a 50 %), y una masa pélvica (12 a 61%); Sin embargo, la tríada completa (tríada de Latzko) se observa en menos del 15 por ciento de los pacientes. Profluens tubae hidropesía, que se refiere a la descarga intermitente de líquido claro o teñido de sangre de forma espontánea o en la presión seguido de la contracción de la masa anexial, ha sido descrito como patognomónica de la enfermedad. Características clínicas y diagnóstico" de la sección sobre "presentación subaguda '.) Dolor del introito crónica como síntoma principal - vestibulodinia hace referencia al dolor en la penetración del introito y ternura provocado por la presión vestibular focal. Estos síntomas deben estar presentes durante al menos tres a seis meses y otras causas de dolor vestibular, como vaginitis, deben excluirse antes de hacer el diagnóstico. El flujo vaginal y la inflamación vaginal son características típicas de vaginitis, pero no son parte del espectro clínico de vestibulodinia. Vulvovaginitis candidiásica puede imitar localizada, provocó la vulvodinia, y también puede ser un desencadenante inicial para esta condición. (Consulte "Manifestaciones clínicas y diagnóstico de localizada, provocó la vulvodinia (vestibulitis vulvar anteriormente)".) Prurito vulvovaginal postcoital y dolor - alergia o hipersensibilidad de plasma seminal es un trastorno poco frecuente, caracterizada por prurito vulvovaginal postcoital, ardor, edema y eritema con o sin signos y síntomas sistémicos. El flujo vaginal no es una característica típica. Las quejas se producen inmediatamente o dentro de una hora después del o con el plasma seminal. Mujeres más afectados son menores de 40 años de edad y tiene antecedentes familiares de atopia. El diagnóstico se basa en la ausencia de los síntomas con el uso del condón y en las pruebas de piel positivo con una muestra conjunta de líquido seminal. Descamativa vaginitis inflamatoria - vaginitis inflamatoria descamativa es un síndrome clínico poco frecuente, crónica de etiología desconocida que ocurre generalmente en mujeres perimenopáusicas. Los pacientes se presentan con secreción purulenta vaginal, ardor o irritación vulvovaginal, dispareunia, y vulvar y eritema vaginal. El diagnóstico requiere de todos los siguientes criterios: ● Al menos uno de los siguientes síntomas: secreción vaginal, dispareunia, prurito, ardor, irritación ● inflamación vaginal (erupción ecchymotic manchado, eritema, focal o erosión lineal) ● pH vaginal> 4,5 9
● microscopía de solución salina que muestra el aumento de parabasales y células inflamatorias (es decir, leucocitos al epiteliales proporción de células mayor que 1: 1)Mal olor genital persistente - El olor normal de secreciones vaginales no pueden ser claramente definidos, pero es probablemente un poco amargo debido al ácido láctico y compuestos volátiles de azufre. Mal olor genital persistente puede afectar seriamente la calidad de vida de la mujer; la causa es difícil de identificar después se han excluido causas fácilmente diagnosticables. Estas causas incluyen ● cuerpo extraño Olvidadas (incluyendo tampón retenido) ● La vaginosis bacteriana ● La tricomoniasis ● úlcera infecciosa enfermedad inflamatoria / pélvica (EIP) ● fístula pélvica (rectovaginal, vesicovaginal, ureterovaginal) ● La hidradenitis supurativa ● El estreñimiento crónico ● La incontinencia urinaria ● La incontinencia fecal ● La falta de higiene ● úlcera maligna ● transpiración excesiva genital y la colonización bacteriana local relacionada con la obesidad Otras posibles causas de mal olor incluyen trastornos metabólicos el síndrome de referencia olfativa, y las alucinaciones olfativas. Gestión depende de la determinación de una causa. En ausencia de la falta de higiene, el lavado frecuente y duchas vaginales no son útiles y pueden ser perjudiciales. Enjabonado excesivo de la zona genital puede causar una vulvitis química y las duchas vaginales (aclarado de la vagina con vinagre o un antiséptico con la ayuda de una bolsa de ducha) pueden aumentar el riesgo de infección vaginal y pélvica. Para las mujeres con un elevado pH vaginal o falta de lactobacilos en la tinción de Gram de secreción vaginal, una serie de antibióticos para la infección por anaerobios es razonable (por ejemplo, metronidazol 500 mg por vía oral dos veces al día durante siete días). Para las mujeres con anomalías identificables, el uso de un grado médico dispositivo específico duchas vaginales acero inoxidable puede ser útil. Un ensayo aleatorio incluyendo 140 mujeres con olor vaginal percibido y no hay infección vaginal informó una mejoría significativa después de las duchas vaginales al día durante cuatro 10
semanas, con agua del grifo de utilizar este dispositivo . En el grupo Water Works, puntuaciones de intensidad del olor cayeron 7,3 a 1,8 (p <0,001), que fue superior a la de las mujeres que utilizaron una bolsa convencional over-the-counter de ducha de plástico, 7.2 a 3.4 (p <0,003) . Otros - Los siguientes diagnósticos se enumeran porque los médicos tratan a veces de diagnosticar y tratar a las mujeres para estas condiciones. No creemos que son las causas de la vaginitis. Estreptococos del grupo B - estreptococo del grupo B (GBS) comúnmente coloniza la vagina: aproximadamente el 20 por ciento de las mujeres están colonizadas con GBS [18,26]. Ya sea GBS es un patógeno en vulvovaginitis es controvertido. Algunos médicos creen que tiene un papel patogénico en vulvovaginitis y reportar un efecto beneficioso sobre los síntomas vulvovaginales con el tratamiento con antibióticos (penicilina oral o crema de clindamicina). Nosotros y la mayoría de los expertos no creen que este organismo tiene un papel patogénico en vulvovaginitis sintomático y que la colonización resultados de los cultivos positivos reflejan simplemente, que se ve facilitada por la interrupción del ambiente bacteriana vaginal normal. Por lo tanto, en mujeres con vaginitis, tanto la cultura GBS y el tratamiento de los cultivos positivos deben ser evitados. "Vaginitis bacteriana inespecífica" - El concepto de vaginitis bacteriana inespecífica ya no es aceptable. En el pasado, muchas mujeres con vaginosis bacteriana se les dio el diagnóstico de vaginitis inespecífica, pero esto ya no debería ocurrir ya que los criterios diagnósticos claros para la vaginosis bacteriana ya están disponibles. Como se mencionó anteriormente, los cultivos bacterianos vaginales rara vez se indican en las mujeres con flujo vaginal y son frecuentemente engañosos, lo que lleva a la terapia antibacteriana innecesario. Aparte de estreptococos del grupo A, una relación causal clara entre las bacterias y vaginitis no ha sido establecida. El tratamiento de las causas infecciosas de vulvovaginitis debe dirigirse al organismo causante. Crema Sulfanilamida (por ejemplo, la triple sulfa o crema AVC) no tiene ningún papel en el tratamiento de la vulvovaginitis, ya que es menos eficaz que otros tratamientos (por ejemplo, metronidazol por tricomonas vaginalis y vaginosis bacteriana, fluconazol para vulvovaginitis cándida).
11
MARZO 17, 2015 María del Roció Ávila Silva
CERVICOVAGINITIS
INTRODUCCIÓN - La cervicovaginitis es el término general para los trastornos de la vagina causada por infección, inflamación, o cambios en la flora vaginal normal. Los síntomas incluyen flujo vaginal, olor, prurito y / o malestar. Estos síntomas son muy comunes y con frecuencia conducen a la auto-diagnóstico y tratamiento. En una encuesta telefónica de las mujeres al azar en los Estados Unidos, el 8 % de las mujeres de raza blanca y el 18 % de las mujeres afroamericanas reportaron un episodio de síntomas vaginales de cualquier gravedad en el año anterior. Un profesional de la salud fue consultado en el 55 y el 83 % de los casos, respectivamente, y la mayoría de las mujeres adquirió una preparación antimicótico de venta libre para tratar sus síntomas, o no vieron a un médico. CAUSAS DE VAGINITIS - Las causas más comunes de flujo vaginal, olor, prurito, y / o el malestar son la vaginosis bacteriana, candida vulvovaginitis, y la tricomoniasis. Estos trastornos representan más del 90 por ciento de los casos. Las causas menos comunes de estos síntomas incluyen atrofia vaginal / vaginitis atrófica, cervicitis, cuerpo extraño, irritantes y alergenos, y varias entidades más raras, incluyendo algunos trastornos médicos sistémicos. PATOGÉNESIS - El epitelio escamoso estratificado no queratinizado de la vagina en las mujeres premenopáusicas es rico en glucógeno. El glucógeno de las células desprendidas es el sustrato para los lactobacilos de Döderlein, que convierten la glucosa en ácido láctico, creando así un ambiente vaginal ácido (pH 4,0 a 4,5). Esta acidez ayuda a mantener la flora vaginal normal e inhibe el crecimiento de organismos patógenos. La alteración del ecosistema normal puede dar lugar a condiciones favorables para el desarrollo de la vaginitis. Algunos de estos factores potencialmente perturbadores incluyen fase del ciclo menstrual, la actividad sexual, la elección de anticonceptivos, el embarazo, los cuerpos extraños, el nivel de estrógeno, las enfermedades de transmisión sexual y el uso de productos de higiene o antibióticos. PRESENTACIÓN DEL PACIENTE - Las mujeres con cervicovaginitis típicamente se presentan con uno o más de los siguientes síntomas vulvovaginales: 1
● El cambio en el volumen, el color o el olor del flujo vaginal ● El prurito ● Quemazón ● Irritación ● El eritema ● La dispareunia ● manchados ● La disuria El flujo vaginal es un síntoma importante de vaginitis, pero puede ser difícil de distinguir de flujo vaginal normal. En las mujeres en edad reproductiva, flujo vaginal normal consta de 1 a 4 ml de líquido (por 24 horas), que es de color blanco o transparente, grueso o fino, y en su mayoría sin olor. Esta secreción fisiológica se forma por las secreciones endocervicales mucoides en combinación con caída de las células epiteliales, la flora vaginal normal, y trasudado vaginal. La descarga puede ser más sensible a veces ("leucorrea fisiológica"), como a mitad del ciclo menstrual cerca del momento de la ovulación o durante el embarazo o el uso de anticonceptivos de estrógenos y progestinas. La dieta, la actividad sexual, la medicación y el estrés también pueden influir en el volumen y el carácter del flujo vaginal normal. Aunque el flujo normal puede ser amarillento, ligeramente maloliente, y acompañado por síntomas irritativos leves, no se acompaña de prurito, dolor, ardor o irritación significativa, eritema, erosiones locales, o friabilidad cervical o vaginal. La ausencia de estos signos y síntomas distingue de descarga relacionada con un proceso patológico, como vaginitis o cervicitis. PRINCIPIOS GENERALES – Documentar por laboratorio la etiología de la cervicovaginitis es obligatorio antes de iniciar el tratamiento, dada la naturaleza inespecífica de los síntomas. Las pruebas de diagnóstico permiten un tratamiento dirigido a un diagnóstico específico, aumenta el cumplimiento terapéutico, y aumenta la probabilidad de notificación a la pareja. La terapia empírica basada en la historia y la exploración física se debe evitar debido a un mal diagnóstico frecuente y una terapia inadecuada. Sin embargo, del 25 al 40 % de los pacientes con síntomas genitales no tienen una causa específica identificada después de las pruebas de diagnóstico inicial. Los tres pasos principales en la evaluación de las mujeres con síntomas de vaginitis son: ● Obtener una historia y examen físico. ● Prueba para la cervicovaginosis bacteriana, la candidiasis vulvovaginal, y la tricomoniasis ya que estos trastornos representan más del 90% de vaginitis en mujeres premenopáusicas y pueden ser diagnosticados mediante pruebas de pH, microscopía, y / o el cultivo (o rápida de antígeno y pruebas de amplificación de ácido nucleico). 2
● Si esta evaluación no conduce a un diagnóstico, a continuación, evaluar las causas menos comunes y poco comunes de la vaginitis. Los pacientes que continúan exhibiendo síntomas y / o tienen pruebas positivas de las infecciones de transmisión sexual después del tratamiento son más propensos a haber sido re-infectadas por su pareja sexual. EVALUACIÓN Y DIAGNÓSTICO – Si ninguno de los hallazgos de la historia permite un diagnóstico definitivo, ya que hay una considerable superposición en los síntomas entre las diferentes etiologías de la vaginitis. Por lo tanto, todas las mujeres con sospecha de vaginitis deben someterse a un examen físico y algunos estudios de diagnóstico. La historia a menudo sugiere un diagnóstico en particular , que debe ser confirmado en el cargo por el examen de las secreciones vaginales y, si es necesario, el antígeno rápido y pruebas de amplificación de ácidos nucleicos. Una revisión de la literatura concluye que la evaluación inicial en el consultorio (historia y examen físico, pH, húmedo microscopia de montaje y prueba de olor del flujo vaginal) diagnosticados correctamente el 60 % de la vulvovaginitis por Candida, el 70 % de la tricomoniasis, y el 90 % de la vaginosis bacteriana. Historia - Las preguntas clave sobre la historia son determinar los síntomas del paciente. Si la descarga está presente, ¿cuál es la cantidad, color, consistencia y olor? ¿Hay ardor o cualquier otra molestia? El sangrado vaginal? La disuria o dispareunia? La gravedad de los síntomas se correlaciona con el grado de inflamación. Candida a menudo se presenta con síntomas marcados como inflamatorios (prurito y dolor), pero escasa de descarga (grueso, de color blanco, sin olor, y similar al requesón). En contraste, la vaginosis bacteriana se asocia con sólo una mínima inflamación y los síntomas irritativos mínimos, pero la descarga fina, gris o amarillo, maloliente es una queja importante. La tricomoniasis se caracteriza por purulenta, secreción maloliente delgada, que puede estar acompañado de ardor, prurito, disuria, frecuencia y / o dispareunia. La vulva se ve afectada por candidiasis y algunas veces por tricomoniasis, pero no por vaginosis bacteriana. La sequedad vaginal y la dispareunia son características comunes de la vaginitis atrófica. Los síntomas de vulvovaginitis por Candida ocurren a menudo en el período premenstrual, mientras que los síntomas de la tricomoniasis a menudo ocurren durante o inmediatamente después del período menstrual. Sin embargo, como se mencionó anteriormente, ninguno de los hallazgos de la historia permite un diagnóstico definitivo, ya que hay una considerable superposición en los síntomas entre las diferentes etiologías de la vaginitis. El examen físico - El examen físico se centra en el grado de inflamación vulvovaginal y las características del flujo vaginal, así como la presencia de lesiones o cuerpos extraños. Otros hallazgos potencialmente significativos incluyen signos de inflamación cervical y dolor a la movilización de la pelvis o de cuello uterino. 3
● La vulva parece normal en la vaginosis bacteriana, mientras que el eritema, edema o fisuras sugieren candidiasis, tricomoniasis o dermatitis. Cambios atróficos son causados por hipoestrogenemia, y sugieren la posibilidad de vaginitis atrófica. Los cambios en la arquitectura vulvovaginal (por ejemplo, cicatrización) pueden ser causados por un proceso inflamatorio crónico, tales como liquen plano erosivo, así como la esclerosis del liquen, o penfigoide de las mucosas, en lugar de vaginitis. ● examen con espéculo puede revelar una lesión. • verrugas vaginales son de color piel o rosa, y van desde pápulas aplanadas suave a un verrugoso, aspecto papiliforme. Cuando extensa, pueden estar asociadas con el flujo vaginal, prurito, sangrado, ardor, sensibilidad y dolor. • El tejido de granulación o infección del sitio quirúrgico pueden causar flujo vaginal después de la histerectomía o después del parto. • necrótica o cambios inflamatorios asociados con tumores malignos en el tracto genital inferior o superior puede resultar en la secreción vaginal; manchado es más común en este contexto que en la vaginitis infecciosa. • La presencia de lesiones eritematosas maculares redondeadas multifocales (como un sarpullido con manchas o moretones), secreción purulenta y dolor sugiere vulvovaginitis erosiva, que puede ser causada por tricomoniasis o una de varias etiologías inflamatorias no infecciosas. ● Las características de la descarga vaginal pueden ayudar a distinguir el tipo de la infección, si está presente. La tricomoniasis es clásicamente asociada con una secreción purulenta de color amarillo verdoso; candidiasis con un flujo espeso, blanco, adherente, "similar al queso cottage"; y la vaginosis bacteriana con una descarga fina, homogénea, "olor a pescado" gris. Inflamación y / o necrosis relacionada con malignidad del tracto genital inferior o superior pueden resultar en acuosa, mucosa, purulenta y / o flujo vaginal con sangre. ● inflamación del cuello uterino con una vagina normal es sugestiva de cervicitis, en lugar de la vaginitis. El cuello del útero en las mujeres con cervicitis es usualmente eritematosa y friable, con una secreción mucopurulenta. Eritema Cervical en cervicitis debe distinguirse de ectropión, que representa la presencia fisiológica normal del tejido glandular endocervical en el exocérvix. El ectropión es más común en mujeres que toman anticonceptivos de estrógeno y progestina y durante el embarazo. El ectropión puede aumentar el volumen de flujo vaginal normal. ● vesicovaginal fístula rectovaginal y son poco frecuentes, puede ser difícil de detectar, y son una fuente de flujo vaginal crónica. En pacientes de riesgo incluyen aquellos que son posparto, posthisterectomia, después de la cirugía para el prolapso, o tiene antecedentes de enfermedad inflamatoria intestinal o la radioterapia a la pelvis.
4
● examen bimanual puede revelar pélvico o dolor a la movilización cervical sugestivo de EPI. Los estudios de diagnóstico - Examinar el flujo vaginal de pH y el olor a pescado amina, y por microscopía, pueden conducir a un diagnóstico definitivo. El pH vaginal - Medición de pH vaginal es el único hallazgo más importante que impulsa el proceso de diagnóstico y siempre debe ser determinada. A (papel o pH si está disponible) varilla de prueba de pH se aplica durante unos segundos a la pared lateral vaginal (para evitar la contaminación por la sangre, el semen o moco cervical o en el fondo de saco posterior y distorsionar los resultados). Alternativamente, la pared lateral vaginal puede ser limpia con un hisopo seco y luego el hisopo sobre el papel de pH (si está disponible). El pH de la muestra es estable durante aproximadamente dos a cinco minutos a temperatura ambiente. El hisopo no debe ser previamente humedecido, ya que el líquido de humectación puede afectar el pH. Papel para medición de pH (4,0 a 5,5) es más fácil de interpretar que el papel gama amplia (4,5 a 7,5). Un pH elevado en una mujer premenopáusica sugiere infecciones tales como la vaginosis bacteriana (pH> 4,5) o tricomoniasis (pH 5 a 6), y ayuda a excluir vulvovaginitis por cándida (pH 4 a 4,5). El pH de las secreciones vaginales normales en mujeres premenopáusicas es 4,0 a 4,5 debido a que estas mujeres tienen niveles relativamente altos de estrógeno. Bajo la influencia de los estrógenos, los cornifies epitelio vaginal normales y produce glucógeno, que es el sustrato para la producción de ácido láctico por los lactobacilos. En premenopausica y posmenopáusicas mujeres en las que los niveles de estrógeno son bajos, el pH de las secreciones vaginales normales es ≥4.7. El pH más alto es debido a menor cantidad de glucógeno en las células epiteliales, la reducción de la colonización de lactobacilos, y la producción de ácido láctico reducida. Por lo tanto la medición de pH para el diagnóstico de la vaginosis bacteriana, la tricomoniasis, o candidiasis es menos útil en los extremos de edad. El PH vaginal puede ser alterado (por lo general a un pH más alto) por la contaminación con geles lubricantes, el semen, las duchas vaginales y medicamentos intravaginales. En las mujeres embarazadas, las fugas de líquido amniótico aumenta el pH vaginal. Microscopía salina húmeda montaje - El flujo vaginal es generalmente un muestreo con un plástico o espatula vaginal / cervical o un bastoncillo de algodón. La muestra de secreción vaginal se mezcla con una a dos gotas de 0,9 % de solución salina normal a temperatura ambiente en un portaobjetos de vidrio. Los cubreobjetos se colocan en las diapositivas, que se examinan bajo un microscopio a baja y alta potencia. Microscopía se debe realizar dentro de 10 a 20 minutos de la obtención de la muestra para reducir la posibilidad de pérdida de la motilidad de las tricomonas. El examen microscópico del flujo vaginal normal muestra un predominio de células escamosas epiteliales, leucocitos polimorfonucleares (PMN), y morfotipo especies de Lactobacillus. El principal objetivo del examen es la búsqueda de brotes por Candida o 5
hifas, trichomonas móviles, células epiteliales con incrustaciones de cocobacilos adherente y aumento del número de PMNs. Las células pueden ir acompañados de especies Mobiluncus. El exceso de PMN sin evidencia de levadura, tricomonas o células clave sugieren cervicitis. El hidróxido de potasio en fresco - La adición de 10 por ciento de hidróxido de potasio (KOH) para la preparación en fresco de la secreción vaginal destruye elementos celulares, por lo que es útil para la identificación de las hifas y la levadura en ciernes para el diagnóstico de vaginitis por cándida. Prueba Amina - en el portaobjetos inmediatamente después de aplicar KOH es útil para detectar el olor a pescado (amina) olor de la vaginosis bacteriana. Cultivo cervical - Un diagnóstico de la cervicitis, por lo general debido a Neisseria gonorrhoeae o Chlamydia trachomatis, siempre se debe considerar en mujeres con secreción cervical purulenta ya que las mujeres con este trastorno pueden llegar a desarrollar PID y sus posibles complicaciones. Cualquier mujer con nuevas o múltiples parejas sexuales, su pareja sexual sintomática, o un flujo cervical o vaginal no tiene otra explicación que contiene un elevado número de PMN se debe probar la presencia de estos organismos, por cultura o una prueba sensible alternativa. Enfoque general – la exclusión de las tres causas infecciosas comunes de la vaginitis, vaginitis Candida, la vaginosis bacteriana, y la tricomoniasis, no se puede lograr por la historia y examen físico sólo; todos requieren pruebas de diagnóstico específicas, como se describe anteriormente y en los temas de cada infección. Los siguientes principios reflejan el enfoque general de la mujer en los cuales Candida vaginitis, vaginosis bacteriana y la tricomoniasis se han descartado: ● Si el paciente tenía síntomas mínimos en el momento de la evaluación inicial y la evaluación fue no diagnóstica, se debe de repetirse a una segunda visita cuando ella esta sintomática. ● Evitar la terapia empírica ciego, que suele agravar los síntomas ● Determinar el pH vaginal, ya que orienta el diagnóstico diferencial: Si se aumenta el pH, se debe considerar las causas no infecciosas de los síntomas vaginales, como la atrofia vaginal, vaginitis atrófica, liquen plano erosivo, el liquen escleroso, vaginitis inflamatoria descamativa y síndromes penfigoides. Si el pH es normal, la vagina es probable que sea normal con microbioma normal, a fin de centrarse en el vulvar más común y causas externas de los síntomas vulvovaginales, como el o o dermatitis irritante, dermatitis seborreica o eccematoide, y psoriasis. ● Obtener información sobre la duración de los síntomas (agudos frente enfermedad crónica), el sitio de los síntomas (vulva frente vagina), y si ha habido un cambio reciente
6
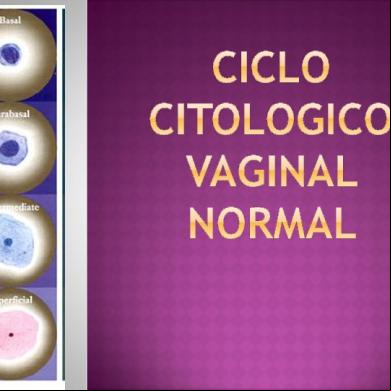
en su pareja sexual, ya que esta información también es útil en la formación de un diagnóstico diferencial. Historia detallada - La siguiente información a partir de una historia detallada puede ser útil: ● Estado de estrógeno - ¿Es la menopausia o de otra manera hipoestrogénismo? La vaginitis atrófica es una causa común de vaginitis en mujeres hipoestrogénicas. En las mujeres premenopáusicas o desajustes incluyen el puerperio, la lactancia y durante la istración de fármacos antiestrógenos (ya veces con niveles bajos de estrógeno relacionados con los anticonceptivos). Las mujeres menopáusicas que reciben terapia hormonal pueden no tener niveles adecuados de estrógeno para la salud vaginal y así seguir siendo propenso a la vaginitis atrófica. Las mujeres menopáusicas La vaginitis atrófica - Las mujeres menopáusicas debe ser evaluadas por la vaginitis atrófica, que es un diagnóstico común en este grupo de edad. Signos y síntomas inespecíficos como una secreción acuosa, de color blanco o amarillo y maloliente; ardor o irritación vaginal; dispareunia; y síntomas urinarios. Los hallazgos físicos incluyen adelgazamiento del epitelio vaginal, pérdida de elasticidad, la pérdida de rugosidades, ≥5 pH, erosiones vaginales, y friabilidad cervicovaginal. La preparación en fresco es inespecífico, como se producen resultados similares en otras condiciones inflamatorias vaginales. Se muestra células parabasales, muchos leucocitos polimorfonucleares (PMN), no lactobacilos, con o sin bacterias de fondo. Células parabasales son células epiteliales escamosas inmaduras que son redondeadas y tienen una gran relación núcleo-citoplasma; en contraste, las células epiteliales escamosas maduras son más grandes, cuboidal, con una relación de menor núcleo a citoplasma, y algunas veces plegada. La presencia de células epiteliales en lugar de células parabasales y el estado premenopáusico ayuda a distinguir la vaginosis bacteriana de vaginitis atrófica. La respuesta sintomática a la terapia de estrógeno tópico, que restaura el epitelio vaginal, apoya el diagnóstico. No se necesitan antibióticos. Neoplasia intraepitelial y cáncer - Los siguientes trastornos son más comunes en las mujeres menopáusicas: ● neoplasia intraepitelial vaginal pueden presentar flujo vaginal y / o manchado postcoital, aunque los pacientes suelen ser asintomáticos. ● neoplasia intraepitelial vulvar pueden causar prurito vulvar ● cáncer de trompa de Falopio pueden presentar un flujo vaginal serosanguinolento y dolor pélvico.
7
El prurito, con un cultivo negativo de Candida - El prurito puede ocurrir en cualquier parte del tracto genital inferior: la vagina, el vestíbulo, la vulva, el perineo o área perianal. Puede ser unilateral o bilateral. A menudo las mujeres son incapaces de localizar el sitio o fuente. Infrecuente, transitoria, prurito vulvovaginal leve es relativamente común y puede ser normal. La evaluación se indica en mujeres con persistencia crónica o prurito intenso. El diagnóstico diferencial es muy amplio e incluye tanto las causas infecciosas y no infecciosas. Etiologías no infecciosas son más frecuentes: dermatitis de o, ya sea alérgica o química inducida por la dermatitis irritativa, es la etiología no infecciosa más común. Alérgenos / irritantes incluyen jabones, cremas, microbicidas, papel higiénico, detergentes y toallas sanitarias. Dermatosis vulvar también representan una proporción importante de casos no infecciosas e incluyen liquen escleroso, liquen plano, y el liquen simple crónico. Otras condiciones comunes de la piel que pueden cursar con prurito externa incluir psoriasis, eccema y dermatitis seborreica. Prurito vulvar es la queja más común entre las mujeres sintomáticas con neoplasia intraepitelial vulvar; otras presentaciones incluyen una lesión visible, una anormalidad palpable, dolor perineal o ardor, o disuria. Vaginosis citolítica - vaginosis citolítica refiere a un síndrome poco frecuente de hiperacidez vaginal debido al crecimiento excesivo de los lactobacilos, aunque la existencia de esta entidad es controvertido. Se caracteriza por prurito, dispareunia, disuria vulvar, y aumento cíclico de los síntomas durante la fase lútea. Los criterios de diagnóstico incluyen la presencia de flujo vaginal blanco, pH entre 3,5 y 4,5, la tinción de Gram que muestra el crecimiento excesivo de los lactobacilos, escasez de células blancas de la sangre, pruebas de citólisis (núcleos desnudos, jirones de citoplasma), y la exclusión de la infección candidiásica por la cultura. Duchas de bicarbonato de sodio se han usado para el tratamiento. Una solución de una cucharadita redondeada de bicarbonato de sodio en 600 ml de agua se utiliza para el riego de la vagina, una vez al día durante 7 a 14 días. No hay datos que apoyen cursos de mayor duración de la terapia. La aparición aguda de secreción purulenta y dolor - estreptococos del grupo A (Streptococcus pyogenes [GAS]) es una causa infrecuente de vulvovaginitis. En una serie de casi 7.000 mujeres embarazadas, sólo el 0,03 por ciento fueron colonizados GAS. Vulvovaginitis GAS ocurre típicamente en las niñas prepúberes y en las madres cuyos hijos sufren de la infección por GAS activa o que sirva como gaseros. Transporte o exposición a un portador es una importante fuente de infección GAS recurrente. GAS puede colonizar y ser transmitido de la piel (especialmente en individuos con enfermedades dermatológicas crónicas), nasofaringe, y el tracto gastrointestinal (incluyendo el área perianal). Las características clínicas incluyen la aparición aguda de la descarga francamente purulenta acompañada de prurito, dolor y la irritación, eritema, edema labial, y, posiblemente, disuria de la quema de la piel con la micción. Microscopía de la descarga 8
revela un marcado aumento en PMNs y la tinción de Gram muestra cadenas de cocos gram-positivos. Tratamiento con penicilina después de la confirmación del diagnóstico por la cultura conduce rápidamente a curar. Utilizamos Penicilina VK 500 mg cuatro veces al día durante 10 a 14 días o clindamicina crema vaginal al 2% durante 7 a 10 días. Descarga serosanguinolenta y dolor pélvico - Las mujeres con carcinoma de las trompas de Falopio a menudo presente en la quinta o sexta décadas con quejas vagas, aunque la incidencia de este tipo de cáncer es muy bajo. El tipo y la frecuencia de los denominados síntomas "clásicos" y signos asociados con esta malignidad son: secreción serosanguínea vaginal (50 a 60 %), dolor pélvico (de 30 a 50 %), y una masa pélvica (12 a 61%); Sin embargo, la tríada completa (tríada de Latzko) se observa en menos del 15 por ciento de los pacientes. Profluens tubae hidropesía, que se refiere a la descarga intermitente de líquido claro o teñido de sangre de forma espontánea o en la presión seguido de la contracción de la masa anexial, ha sido descrito como patognomónica de la enfermedad. Características clínicas y diagnóstico" de la sección sobre "presentación subaguda '.) Dolor del introito crónica como síntoma principal - vestibulodinia hace referencia al dolor en la penetración del introito y ternura provocado por la presión vestibular focal. Estos síntomas deben estar presentes durante al menos tres a seis meses y otras causas de dolor vestibular, como vaginitis, deben excluirse antes de hacer el diagnóstico. El flujo vaginal y la inflamación vaginal son características típicas de vaginitis, pero no son parte del espectro clínico de vestibulodinia. Vulvovaginitis candidiásica puede imitar localizada, provocó la vulvodinia, y también puede ser un desencadenante inicial para esta condición. (Consulte "Manifestaciones clínicas y diagnóstico de localizada, provocó la vulvodinia (vestibulitis vulvar anteriormente)".) Prurito vulvovaginal postcoital y dolor - alergia o hipersensibilidad de plasma seminal es un trastorno poco frecuente, caracterizada por prurito vulvovaginal postcoital, ardor, edema y eritema con o sin signos y síntomas sistémicos. El flujo vaginal no es una característica típica. Las quejas se producen inmediatamente o dentro de una hora después del o con el plasma seminal. Mujeres más afectados son menores de 40 años de edad y tiene antecedentes familiares de atopia. El diagnóstico se basa en la ausencia de los síntomas con el uso del condón y en las pruebas de piel positivo con una muestra conjunta de líquido seminal. Descamativa vaginitis inflamatoria - vaginitis inflamatoria descamativa es un síndrome clínico poco frecuente, crónica de etiología desconocida que ocurre generalmente en mujeres perimenopáusicas. Los pacientes se presentan con secreción purulenta vaginal, ardor o irritación vulvovaginal, dispareunia, y vulvar y eritema vaginal. El diagnóstico requiere de todos los siguientes criterios: ● Al menos uno de los siguientes síntomas: secreción vaginal, dispareunia, prurito, ardor, irritación ● inflamación vaginal (erupción ecchymotic manchado, eritema, focal o erosión lineal) ● pH vaginal> 4,5 9
● microscopía de solución salina que muestra el aumento de parabasales y células inflamatorias (es decir, leucocitos al epiteliales proporción de células mayor que 1: 1)Mal olor genital persistente - El olor normal de secreciones vaginales no pueden ser claramente definidos, pero es probablemente un poco amargo debido al ácido láctico y compuestos volátiles de azufre. Mal olor genital persistente puede afectar seriamente la calidad de vida de la mujer; la causa es difícil de identificar después se han excluido causas fácilmente diagnosticables. Estas causas incluyen ● cuerpo extraño Olvidadas (incluyendo tampón retenido) ● La vaginosis bacteriana ● La tricomoniasis ● úlcera infecciosa enfermedad inflamatoria / pélvica (EIP) ● fístula pélvica (rectovaginal, vesicovaginal, ureterovaginal) ● La hidradenitis supurativa ● El estreñimiento crónico ● La incontinencia urinaria ● La incontinencia fecal ● La falta de higiene ● úlcera maligna ● transpiración excesiva genital y la colonización bacteriana local relacionada con la obesidad Otras posibles causas de mal olor incluyen trastornos metabólicos el síndrome de referencia olfativa, y las alucinaciones olfativas. Gestión depende de la determinación de una causa. En ausencia de la falta de higiene, el lavado frecuente y duchas vaginales no son útiles y pueden ser perjudiciales. Enjabonado excesivo de la zona genital puede causar una vulvitis química y las duchas vaginales (aclarado de la vagina con vinagre o un antiséptico con la ayuda de una bolsa de ducha) pueden aumentar el riesgo de infección vaginal y pélvica. Para las mujeres con un elevado pH vaginal o falta de lactobacilos en la tinción de Gram de secreción vaginal, una serie de antibióticos para la infección por anaerobios es razonable (por ejemplo, metronidazol 500 mg por vía oral dos veces al día durante siete días). Para las mujeres con anomalías identificables, el uso de un grado médico dispositivo específico duchas vaginales acero inoxidable puede ser útil. Un ensayo aleatorio incluyendo 140 mujeres con olor vaginal percibido y no hay infección vaginal informó una mejoría significativa después de las duchas vaginales al día durante cuatro 10
semanas, con agua del grifo de utilizar este dispositivo . En el grupo Water Works, puntuaciones de intensidad del olor cayeron 7,3 a 1,8 (p <0,001), que fue superior a la de las mujeres que utilizaron una bolsa convencional over-the-counter de ducha de plástico, 7.2 a 3.4 (p <0,003) . Otros - Los siguientes diagnósticos se enumeran porque los médicos tratan a veces de diagnosticar y tratar a las mujeres para estas condiciones. No creemos que son las causas de la vaginitis. Estreptococos del grupo B - estreptococo del grupo B (GBS) comúnmente coloniza la vagina: aproximadamente el 20 por ciento de las mujeres están colonizadas con GBS [18,26]. Ya sea GBS es un patógeno en vulvovaginitis es controvertido. Algunos médicos creen que tiene un papel patogénico en vulvovaginitis y reportar un efecto beneficioso sobre los síntomas vulvovaginales con el tratamiento con antibióticos (penicilina oral o crema de clindamicina). Nosotros y la mayoría de los expertos no creen que este organismo tiene un papel patogénico en vulvovaginitis sintomático y que la colonización resultados de los cultivos positivos reflejan simplemente, que se ve facilitada por la interrupción del ambiente bacteriana vaginal normal. Por lo tanto, en mujeres con vaginitis, tanto la cultura GBS y el tratamiento de los cultivos positivos deben ser evitados. "Vaginitis bacteriana inespecífica" - El concepto de vaginitis bacteriana inespecífica ya no es aceptable. En el pasado, muchas mujeres con vaginosis bacteriana se les dio el diagnóstico de vaginitis inespecífica, pero esto ya no debería ocurrir ya que los criterios diagnósticos claros para la vaginosis bacteriana ya están disponibles. Como se mencionó anteriormente, los cultivos bacterianos vaginales rara vez se indican en las mujeres con flujo vaginal y son frecuentemente engañosos, lo que lleva a la terapia antibacteriana innecesario. Aparte de estreptococos del grupo A, una relación causal clara entre las bacterias y vaginitis no ha sido establecida. El tratamiento de las causas infecciosas de vulvovaginitis debe dirigirse al organismo causante. Crema Sulfanilamida (por ejemplo, la triple sulfa o crema AVC) no tiene ningún papel en el tratamiento de la vulvovaginitis, ya que es menos eficaz que otros tratamientos (por ejemplo, metronidazol por tricomonas vaginalis y vaginosis bacteriana, fluconazol para vulvovaginitis cándida).
11